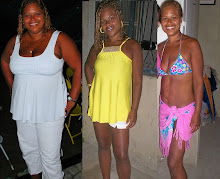sexta-feira, 31 de julho de 2009
E o balão do estômago ?
E a banda do estômago ?
Como a Cirurgia de Scopinaro ajuda a perder peso ?
Como a Cirurgia de Capella ajuda a perder peso ?
Após a cirurgia pode-se comer de tudo em pequenas quantidades, porém, uma "mordida" além do necessário causa náuseas e vômitos. A perda de peso em 1 ano varia de 30 a 40 % do peso inicial.
Quais os modelos de operações para obesidade mórbida ?
Outras combinações de restrição e má absorção são as chamadas técnicas de Scopinaro e o “duodenal switch”, em que a pessoa pode comer uma maior quantidade de alimentos, pois o estômago fica maior. Mas a absorção dos alimentos é bem menor. Se por um lado é vantagem poder comer mais, por outro, há uma maior tendência a diarréias, gases com odores fétidos e eventualmente tendência a desnutrição.
A técnica puramente restritiva, é a chamada banda gástrica, que transforma o estômago em uma ampulheta, sendo a parte superior muito pequena, dificultando assim ingerir grandes volumes de alimentos. A banda gástrica requer regulagens do estreitamento. A perda de peso geralmente não chega aos índices das cirurgias anteriores.
O que é Índice de Massa Corpórea (IMC) ?
IMC =_______________________
Altura x Altura Clique aqui e calcule o seu IMC on-line De acordo com o IMC pessoas são consideradas: de 25 a 30 kg/m² pesadas de 30 a 35 kg/m² obesidade grau I de 35 a 40 kg/m² obesidade grau II mais de 40 kg/m² obesidade grau III Um paciente , por exemplo, com peso de 136 Kg e altura de 1,60m terá o seguinte índice de massa corpórea: IMC = 136 ¸ (1,6 x 1,6) = 53,12 kg/m²
(obesidade grau III )
Estou qualificado para a Cirurgia ?
2. Ausência de doenças graves, com riscos inaceitáveis para cirurgia.
3. Estar com índice de massa corpórea de 40 Kg/m² ou mais.
4. Ter passado por avaliação psicológica.
* Pessoas com IMC menor de 40 Kg/m², poderão ser submetidos a cirurgia em casos especiais.
O que é Obesidade Mórbida ou Obesidade Grave ?
Porque o Paciente obeso é encaminhado para avaliação psicológica, antes da cirurgia?
quarta-feira, 29 de julho de 2009
Algumas dúvidas respondidas pela Dra. Denise Sotto. ( Cirurgiã plástica ).

- Com quanto tempo de gastroplastia pode-se realizar as plásticas? Resposta: Após liberação do cirurgião bariátrico.
- Quais as partes do corpo que geralmente precisam de plástica pós gastroplastia? Resposta: Abdômen, braços, seios, coxas.
- A plástica abdominal tira cicatriz da gastroplastia? Resposta: Somente se a cirurgia plástica for feita com a técnica em âncora.
- Qual a média de duração das seguintes plásticas: Abdômen, braços, seios, coxas? Respostas: Abdômen / 4 horas, braços / 3 horas, seios / 3 horas, coxas / 4 horas.
- Como é o pré operatório? Resposta: Igual a qualquer outra cirurgia, exames laboratoriais, risco cirurgico.
- Como é o pós operatório? Resposta: Para cada cirurgia plástica é um procedimento diferente e cada organismo pode reagir de uma forma.
- Que tipo de anestesia é aplicada para cada procedimento? Resposta: Anestesia geral é a preferida, o paciente relaxa melhor. Mas a peridural também pode ser usada para a cirurgia de abdômen e coxas.
- Planos de saúde cobrem as plásticas? Resposta: Só reparadoras.
- Academia soluciona o problema de flacidez? Resposta: Não, melhora o tônus muscular.
- Gravidez afetará o resultado da plástica abdominal? Resposta: Sim, a pele estica novamente.
- Cirurgia plástica é perigosa? Resposta: Tem o risco de qualquer outra cirurgia.
- Em quanto tempo volta-se à trabalhar? Resposta: 30 dias
- E sexo, com quanto tempo? Resposta: Depende, mas o ideal são 30 dias.
- Ser fumante complica a cirurgia plástica? Resposta: Sim, sofrimento de pele.
segunda-feira, 27 de julho de 2009
Rotina dos pacientes que se submetem à cirurgia é alvo de estudos médicos.
O número de obesos que se submetem à cirurgia bariátrica, conhecida popularmente como "redução de estômago", no Brasil, está cada vez maior. A literatura médica atual revela que os tratamentos não cirúrgicos falham em mais de 90% dos pacientes obesos mórbidos (índice de massa corporal igual ou superior a 40 kg/m2) e a intervenção cirúrgica torna-se uma grande aliada no combate à obesidade mórbida.
Muito além da necessidade de emagrecer, destaca-se a importância de um acompanhamento multidisciplinar no período pós-operatório. Esta é a conclusão da Equipe de Tratamento da Obesidade do Hospital das Clínicas/UFMG, pioneira na realização da cirurgia em Minas Gerais. O HC possui uma equipe formada por nutricionistas, psicólogas, psiquiatras, endocrinologistas, cirurgiões-geral e plástico que acompanham o paciente por, no mínimo, cinco anos após a intervenção cirúrgica.
O coordenador da equipe, Dr. Marco Túlio Diniz, acredita que este acompanhamento é essencial para um resultado satisfatório do procedimento cirúrgico. "Na verdade, ela deve se iniciar no pré-operatório. Os pacientes são submetidos à avaliação por toda a equipe. Após a cirurgia, os retornos são feitos com 15, 30, 60 e 90 dias até um ano depois. Após este período, as consultas são semestrais", ressalta.
Evitando complicações no pós-operatório
Esta preocupação dos especialistas foi alvo de um levantamento realizado pelo Hospital das Clínicas de São Paulo, em junho deste ano, com pacientes que fizeram a cirurgia há mais de cinco anos.
Num grupo de 53 pessoas, 18% delas voltaram a engordar ou tornaram- se alcoólatras e quase 80% apresentam um quadro de depressão antes e depois da cirurgia. "Já observamos todas estas situações, aqui em Minas também, inclusive, casos de tentativa de auto-extermínio. Por este motivo, acreditamos que o acompanhamento é essencial por parte de toda a equipe", enfatiza Dr. Marco Túlio.
O esclarecimento da população sobre os reais benefícios, riscos e complicações da cirurgia bariátrica pode melhorar estes resultados. "Os pacientes precisam entender que, apesar de eficaz, a cirurgia não é a primeira alternativa de tratamento e nem garante perda de peso sustentada se ele não modificar seus hábitos de vida", diz Dr. Marco Túlio.
quinta-feira, 23 de julho de 2009
A cirurgia de redução do estômago pode levar a depressão, bulimia, anorexia e alcoolismo, entre outras doenças psiquiátricas
Ao longo dos últimos dez anos, quadruplicou o número de obesos mórbidos no Brasil. Com 45 quilos ou mais além do limite recomendável para o seu biotipo, 2 milhões de homens e mulheres estão naquele estágio em que a gordura pode causar complicações que levam à morte. Nesses casos, emagrecer é urgente e o método mais rápido e eficaz para eliminar quantidades tão grandes de tecido adiposo é a cirurgia bariátrica – a fim de limitar a ingestão e a absorção de alimentos pelo organismo do paciente, os médicos reduzem drasticamente o tamanho do estômago. Trazida para o Brasil no fim da década de 70, a cirurgia bariátrica começou a ser realizada em maior escala a partir de 2000, quando alguns seguros particulares e a rede pública de saúde passaram a pagar os custos do procedimento. Hoje, o país só perde para os Estados Unidos em número de procedimentos desse tipo. Todos os anos, 15.000 brasileiros têm o estômago diminuído. O efeito costuma ser impressionante. Passado um ano da operação, perdem-se, em média, 40% do peso inicial. Muitos pacientes continuam gordos, mas todos saem do patamar da obesidade mórbida. A redução do estômago é uma cirurgia de alta complexidade e, como tal, implica perigos. Um deles é a obstrução do intestino dias depois do procedimento. Há, porém, um tipo de complicação pós-operatória que não se relaciona ao ato cirúrgico em si – e sobre o qual pouco se fala. São os transtornos psiquiátricos. Para cerca de 20% dos operados, a conquista da magreza leva a depressão, bulimia, anorexia, alcoolismo, dependência de drogas ou compulsão por jogo, compras ou sexo.
Poucas intervenções são tão radicais quanto as cirurgias de emagrecimento. O estômago reduzido perde até 90% de sua capacidade de absorção. O paciente, antes habituado a consumir até 1 quilo de comida por refeição, vê-se obrigado a satisfazer-se com 100, no máximo 200, gramas, e a voracidade precisa ser substituída pela paciência de mastigar dezenas de vezes uma única garfada. Comer em excesso ou demasiadamente rápido causa um tremendo mal-estar, cujos sintomas vão de náuseas e vômito a taquicardia, engasgos e fraqueza. Um estômago menor requer, assim, disciplina física e reorientação psicológica. O operado tem de aprender a viver e pensar como magro, o que não é fácil. Por esse motivo, diferentemente do que muita gente imagina, o tratamento cirúrgico da obesidade não se encerra com a alta hospitalar. "Esses pacientes requerem acompanhamento para o resto da vida", diz o cirurgião Arthur Garrido, professor da Universidade de São Paulo e pioneiro no Brasil das operações bariátricas. Sem o monitoramento de uma equipe de especialistas, aumentam os riscos de manifestação de transtornos psiquiátricos.
Grande parte dos obesos sofre de compulsão por comida. Submetidos à cirurgia bariátrica, eles não podem mais comer como antes, mas continuam compulsivos – o que faz com que desenvolvam outros distúrbios afins, num processo de compensação. A substituição de uma compulsão por outra é resultado da conjunção de dois fatores. O primeiro deles é de ordem orgânica. Nesses pacientes, a resposta do estômago à ação do hormônio da saciedade é tímida. Além disso, eles são mais suscetíveis ao hormônio da fome (veja quadro). Ou seja, naturalmente sentem mais apetite e têm mais dificuldade para se fartar do que os magros. Os obesos compulsivos por comida sofrem ainda de outro descompasso na química cerebral. Eles produzem poucas quantidades de dopamina e serotonina, substâncias associadas à sensação de bem-estar, determinantes na cadeia de comando cerebral que estabelece o momento de parar de ingerir alimentos por prazer. O resultado disso é que, por mais que comam, nunca estão satisfeitos. Somam-se a esse desequilíbrio neuroquímico fatores psicológicos que fazem com que a comida sirva como válvula de escape para a falta de auto-estima que acomete os obesos. Instala-se, então, um círculo vicioso. "Quando essas pessoas são privadas da comida, por causa da cirurgia, elas buscam novas formas para satisfazer suas carências psicológicas", diz Marlene Monteiro da Silva, psicóloga do Hospital das Clínicas de São Paulo. A dona-de-casa Ana Lúcia Reis dos Santos, de 42 anos, trocou a comida pelas compras. Em 2002, com 115 quilos em 1,62 metro, ela submeteu-se à operação de redução do estômago. Um ano depois, 50 quilos mais leve, quando começou a refazer o seu guarda-roupa, Ana Lúcia se deu conta de que, apesar da silhueta alinhada, continuava doente. "Eu fazia compras com a mesma voracidade e aflição com que comia", lembra. Com psicoterapia e antidepressivos, Ana Lúcia acredita que, em breve, será uma mulher magra com uma conta bancária mais gorda.
As mudanças de hábitos impostas pela redução do estômago podem ser tão penosas que alguns pacientes pedem que a cirurgia seja desfeita – o que nem sempre é possível. Outros criam estratégias para driblar as limitações impostas pelo estômago reduzido e saciar a vontade de comer. A maioria escolhe o leite condensado – que é pastoso, calórico, sacia rapidamente e pode ser digerido com facilidade. Os compulsivos, evidentemente, tomam litros por dia. O comerciante J.S., de 42 anos, enveredou por um caminho mais perigoso. Submetido à cirurgia bariátrica em 1997, um ano depois ele começou a beber. Em pouco tempo, transformou-se num alcoólatra e praticamente parou de comer. Com 1,92 metro de altura, chegou a pesar 78 quilos – 112 menos do que quando foi para a mesa de operação. Com problemas hepáticos e conflitos no casamento por causa da bebida, há um mês ele decidiu finalmente procurar ajuda. Está em tratamento com um psicólogo e um psiquiatra. "Ainda não sei o que é pior: se a obesidade ou o alcoolismo", diz, com a voz embargada. Os arquivos dos principais hospitais e clínicas especializadas em cirurgia bariátrica guardam dramas ainda piores. Há vários casos de pacientes que, em profunda depressão, cometeram suicídio.
Os transtornos psiquiátricos costumam se manifestar entre o primeiro e o terceiro ano subseqüentes à redução do estômago. É quando, passado o entusiasmo com a nova silhueta, os ex-obesos têm de confrontar as limitações que serão para toda a vida. Nesse momento é que, na falta de apoio, o compulsivo volta a manifestar sua doença. A produtora Alessandra Cucatti Sarilho, hoje com 21 anos, tinha 145 quilos acumulados em 1,65 metro de altura quando fez a redução do estômago, em 2001. A euforia com o novo corpo durou dois anos. Depois disso, Alessandra desabou. "Passei a sentir aquela tristeza dos tempos em que eu era gorda", diz. Ela, então, voltou a comer vorazmente, o que lhe causava mal-estar e culpa. A trilha estava aberta para que se tornasse uma bulímica.
Alguns psiquiatras defendem a tese de que as operações bariátricas podem favorecer o surgimento de transtornos alimentares que merecem ser estudados com mais cuidado, apesar de sua semelhança com distúrbios conhecidos. Na anorexia clássica, o doente não come porque se vê mais gordo do que realmente é. Na bulimia tradicional, ele come, mas procura se livrar da comida induzindo o vômito ou tomando laxantes. "Há, entretanto, uma diferença crucial entre esses transtornos e os que se manifestam nas pessoas que passam pela cirurgia: a motivação para tais comportamentos", diz Adriano Segal, psiquiatra da Associação Brasileira para o Estudo da Obesidade (Abeso). "Esses pacientes desenvolvem um tipo de anorexia e de bulimia que ainda não foram descritos na literatura médica. Eles deixam de se alimentar não por uma percepção distorcida do próprio corpo, mas porque têm medo de voltar a engordar." Apesar de sutil, essa distinção é essencial para que se criem métodos de tratamento específicos – tanto remédios como terapias – para os ex-obesos que sofrem de tais males.
Aurea Bekman